こんな症状・心当たりはありませんか
次のような項目に当てはまる方は、腎機能が低下している可能性があります。
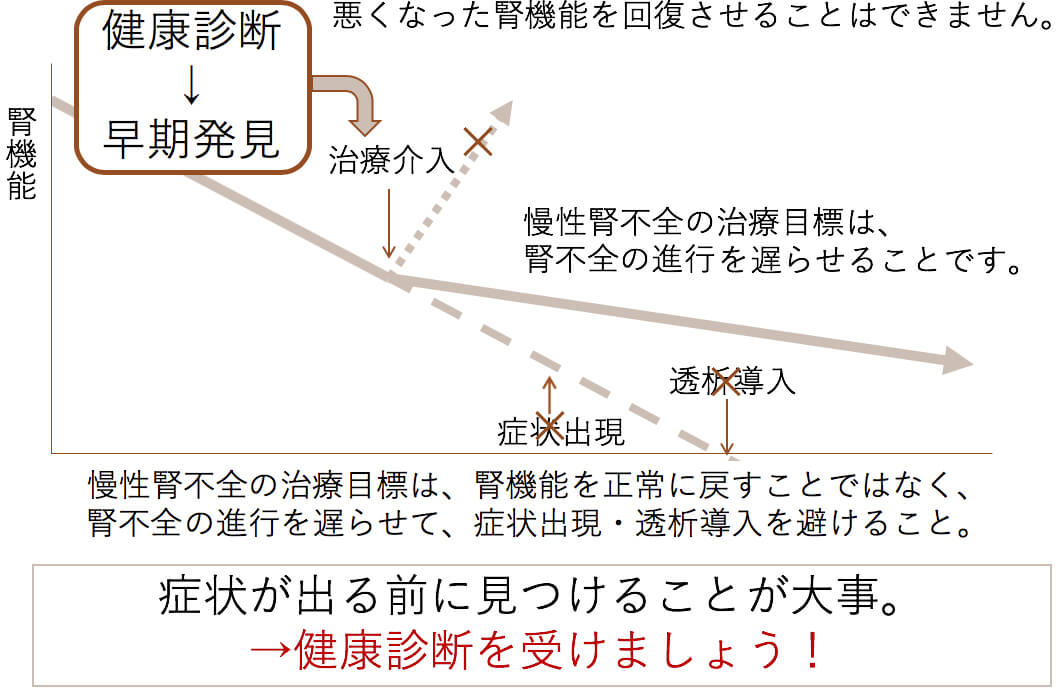
腎臓病は初期には自覚症状が乏しく、健診異常が最初のきっかけになることも少なくありません。
- 健診でクレアチニンが高い、eGFRが低いと言われた
- 尿たんぱく、尿潜血を指摘された
- 顔や足のむくみが気になる
- 尿が泡立つ、夜間の尿回数が増えた
- だるさ、貧血、息切れが続いている
- 高血圧や糖尿病がある
腎臓は老廃物や余分な水分を体の外に出し、血圧や電解質のバランスを保つ大切な臓器です。異常があってもかなり進行するまで症状が目立たないため、健診での数値異常を軽く考えず、早めに確認することが大切です。
慢性腎臓病とは
慢性腎臓病(CKD)は、たんぱく尿などの腎障害、または腎機能低下が続く状態を指します。放置すると腎不全に進行するだけでなく、心筋梗塞や脳卒中などのリスクとも関係するため、早期発見と継続的な管理が重要です。
当院の腎臓診療では、健診で見つかった軽い異常の段階から、原因の確認、進行度の評価、生活習慣の見直し、薬物治療まで一貫して対応します。糖尿病や高血圧が背景にある場合も、全身をみながら診療を行います。
CKDステージ分類
| ステージ |
eGFRの目安 |
状態の目安 |
| G1 |
90以上 |
正常または高値 |
| G2 |
60〜89 |
軽度低下 |
| G3a |
45〜59 |
軽度〜中等度低下 |
| G3b |
30〜44 |
中等度〜高度低下 |
| G4 |
15〜29 |
高度低下 |
| G5 |
15未満 |
末期腎不全、透析検討 |
※eGFRは年齢や体格なども踏まえて総合的に評価します。数値だけで自己判断せず、尿検査や血液検査の結果も合わせて確認することが大切です。
クレアチニンについて
クレアチニンは腎機能の目安になる血液検査項目ですが、筋肉量や体格の影響を受けます。そのため、数値が基準範囲を少し外れた場合でも、すぐに重い腎臓病と決まるわけではありません。一方で、変化が続いている場合やeGFR低下、尿たんぱくや尿潜血を伴う場合は注意が必要です。
シスタチンCについて
クレアチニンは上記の通り、筋肉量や体格などの影響を受けるため、当院では腎機能低下が疑われた際には『シスタチンC』による評価も行います。シスタチンCは年齢、筋肉量、体格などの影響を受けにくいため、腎臓内科専門医としてはクレアチニンと同様に重要な指標となります。
腎臓病の初期症状と進行

腎臓病は初期にはほとんど症状が出ません。G1〜G2では尿たんぱくや血尿、健診異常のみのことも多く、体調の変化だけでは気付きにくいのが特徴です。
進行すると、夜間頻尿、むくみ、貧血、だるさなどがみられます。さらに進行すると、食欲低下、吐き気、息切れ、強い倦怠感などが出現し、透析が必要になることもあります。
腎臓は、軽度の腎機能障害では自覚症状が出ないことが多いため、症状がないからと言って問題ないというわけではありません。むしろ症状がない段階から腎臓病を発見し、早期治療をすることが大切です。腎臓病は、糖尿病や高血圧症といった生活習慣病だけでなく、腎炎といった特殊な腎臓病を起こすこともあり、定期的に尿検査や血液検査をすることが重要です。
主な腎臓病の種類
糖尿病性腎症
糖尿病によって腎臓の細い血管が障害され、尿たんぱくや腎機能低下が進む病気です。透析に至る原因として重要であり、血糖管理と腎保護の両方を意識した治療が必要です。現在腎不全から透析になってしまう方は年間4万人弱いると言われていますが、その半数近くは糖尿病と言われています。進行抑制のためにも、糖尿病だけでなく腎臓にも精通した専門医にかかることが重要です。
腎硬化症
高血圧が長く続くことで腎臓の血管が硬くなり、腎機能が徐々に低下する病気です。高血圧の管理不足が進行に関わるため、腎臓だけでなく血圧全体の管理が重要になります。糖尿病性腎症ほど進行が速いわけではありませんが、透析になってしまう方の原因の2番目を占めています。
慢性糸球体腎炎
腎臓の糸球体に炎症が起こる病気で、IgA腎症などが代表的です。慢性糸球体腎炎というのは、病名というより尿たんぱくや血尿をきっかけに見つかることが多く、小さいお子様含む若い世代でもみられます。初期症状はないことが多く、健康診断で見つかることが多いのが特徴です。腎炎は以前より発見されることが増え、また、適切な治療にたどり着くことが増えたため、透析導入の原因としては年々減少しておりますが、それはあくまでちゃんと腎臓内科専門医に治療を受けた場合です。尿たんぱくや尿潜血を認めた際には一度ご受診をお勧めします。
ネフローゼ症候群
糖尿病性腎症や慢性糸球体腎炎が原因で大量の尿たんぱくが出ることで、血液中のたんぱくが減り、強いむくみをきたす病態です。原因によって治療法が異なるため、適切な鑑別が重要です。
同じ「腎機能低下」でも原因は一つではありません。原因を見極めずに治療を始めると、必要な対応が遅れることがあるため、当院では病歴、血液検査、尿検査、超音波検査などを組み合わせて評価します。
当院で行う検査
当院は腎臓内科専門医として、血清クレアチニンなどの血液検査異常、尿たんぱくや尿潜血などの尿検査異常、腹部超音波検査による腎臓の形態異常などに適切な検査、治療をご提案していきます。
- 健康診断や他院の血液検査、尿検査などの結果があればご持参ください。
- 当日血液検査、尿検査を行うことが通常です。血液検査は、腎臓の検査だけで見れば食事はとっていてもよいのですが、血糖値や脂質がかかわることもあるため、基本的には空腹での血液検査が推奨されます。ただし、大切なことがあり、腎臓は非常に脱水に弱い臓器であるということです。食事を抜いて血液検査をすると体が脱水気味になっていることがあり、普段以上に水分をとってから来院するようにしてください。カロリーは含まれていない水分(水、白湯、薄いお茶など)が最適です。
・血液検査:クレアチニン、eGFR、シスタチンC、尿素窒素、電解質、貧血関連項目など
・尿検査:尿たんぱく、尿潜血、必要に応じて尿たんぱく定量
・超音波検査:腎臓の大きさ、形、萎縮の有無などを確認
- 超音波検査は血液検査、尿検査の結果を説明する日に腎臓超音波検査も行うことが通常ですが、状況に応じて当日の腎臓超音波検査も検討いたします。
- 結果に応じて、問題がないのか、問題があるのか、食事療法含めて治療をする必要があるのかを説明します。当院で対応できない検査や治療(腎生検や透析など)の場合は、適切な専門病院に紹介状を作成いたします。
- 当院で対応できるその他の治療として、栄養指導というのがございます。詳しくは次の項目をお読みください。
腎臓病の食事と生活習慣
腎臓病の進行を抑えるためには、薬だけでなく食事や生活習慣の見直しも重要です。特に塩分のとり過ぎは血圧上昇やむくみにつながるため、日常の食生活を整えることが治療の基本になります。また、その他たんぱく制限など含めて食事管理が複雑になってくるのが腎臓病の厄介なところです。
当院では、管理栄養士が一対一で個別に栄養指導を行っています。腎臓病食というのは、塩分制限に始まり、たんぱく制限、カリウム制限、重度になると無機リンの制限など複雑化してきます。一度専門の管理栄養士の食事指導を聞いてみることも大切な治療です。
また、糖尿病と腎臓病を併せ持つ方では、食事療法の考え方がより複雑になります。当院では背景疾患も踏まえ、必要に応じて継続的な生活指導につなげます。他院かかりつけの方でも栄養指導は可能です。一度内科をご受診の上で、ご予約ください。
治療方針
腎臓病の治療は、原疾患によって治療方法が異なります。共通しているのは、今の医学では慢性的に悪くなった腎機能を改善させることはできず、薬も存在しません(腎機能を改善させる薬は臨床研究レベルでは研究が進んでいますが、実臨床では承認されておりません)。そのため、クレアチニンを改善させる、腎機能を改善させるのではなく、『悪化させない』『悪化するにしても悪化するスピードを抑える』ことが腎臓の治療となります。
また、食事療法、減塩、禁煙、体重管理などの生活習慣の是正は、どの段階でも重要です。必要に応じて腎保護を意識した薬物治療を行い、進行リスクが高い場合や専門的な精査が必要な場合には、連携医療機関への紹介も検討します。
ケレンディア®(フィネレノン)
副腎から分泌されるアルドステロンというホルモンがあります。これは血圧調節や体の中のミネラルバランス調節を行っていますが、アルドステロンが過剰になると体内に塩分がたまり血圧が上昇するだけでなく、慢性炎症や線維化により臓器障害を引き起こすと言われています。アルドステロンがミネラルコルチコイド受容体を刺激することが原因と言われているため、この刺激を阻害しようというものがケレンディア®になります。現在『2型糖尿病を有する慢性腎臓病』の患者様への投与が承認されており、当院では適応となる患者様に積極的に投与を行っております。決して腎臓が良くなるわけではないですが、将来的に腎臓を守っていく治療としては有効性が高いと考えられます。
SGLT2阻害薬(ジャディアンス®(エンパグリフロジン)、フォシーガ®(ダパグリフロジン))
こちらはもともと糖尿病の治療薬として認可されていたものですが、現在慢性腎臓病の方への治療としても認可されています。SGLT2というのは腎臓の尿細管にある輸送体というものでナトリウムとブドウ糖を運んでいる部分です。ブドウ糖は概ね尿細管で血液に再吸収されるものですが、こちらを再吸収せずにブドウ糖やナトリウムを排出されることで、腎臓への負担を減らしています。糖尿病の治療薬で使われていたものが、腎保護作用があることがわかったため、こちらも現在慢性腎臓病がある患者様の腎保護として使用頻度が増えているものになります。
当院が腎臓を診る理由
腎臓病は、腎臓だけを切り離して診るのではなく、糖尿病、高血圧、脂質異常症、肥満、睡眠時無呼吸症候群、喫煙(禁煙外来)など、全身状態との関わりを踏まえて診療することが大切です。国立国際医療研究センター病院での長年の腎臓内科、糖尿病内分泌代謝科での経験を活かし、初期~末期腎不全まで全てに対応できるように治療していくことができます。透析にならないように、専門医として治療を行ってまいります。





