こんな症状・心当たりはありませんか
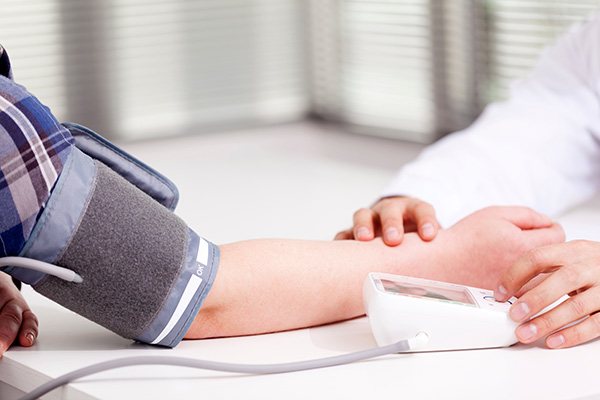
高血圧は、国内に4000万人程度患者がいると推定されており、代表的な国民病と言えると思います。しかし、かなり数値が高くなるまで自覚症状が出にくいことが多く、「サイレントキラー」と呼ばれることもあります。放置しておくと、動脈硬化が進むことで、脳卒中や心筋梗塞、心不全、腎不全などの合併症を引き起こしていきます。
そのため、症状が軽いから大丈夫と考えるのではなく、健診結果や日ごろの体調変化をきっかけに早めに確認することが大切です。
- 健診で血圧が高いと言われた
- 頭痛や頭が重い感じがする
- めまい、ふらつきを感じる
- 肩こりや首の張りが気になる
- 耳鳴りがすることがある
- 動悸や息切れが気になる
- むくみが気になる
- 視力が落ちたように感じる
このような症状や指摘がある場合は、高血圧が関係していることがあります。気になる点がある方は、一度医療機関を受診して相談することが重要です。ゆう徳丸内科皮膚科では、高血圧専門医として高血圧の専門的な治療を提案していきます。
高血圧とは・基準値
高血圧とは、血圧が慢性的に高い状態を指します。
血圧には、心臓が血液を送り出すときの「収縮期血圧(上の血圧)」と、心臓が拡張したときの「拡張期血圧(下の血圧)」があり、どちらも大切な指標です。
高血圧の基準値は、日本高血圧学会ガイドライン2025に準拠して、以下のように分類されます。
| 分類 |
収縮期血圧(mmHg) |
拡張期血圧(mmHg) |
| 正常血圧 |
120未満 |
80未満 |
| 正常高値血圧 |
120〜129 |
80未満 |
| 高値血圧 |
130〜139 |
80〜89 |
| I度高血圧 |
140〜159 |
90〜99 |
| II度高血圧 |
160〜179 |
100〜109 |
| III度高血圧 |
180以上 |
110以上 |
診察室で血圧が高くても、家庭ではそれほど高くない場合があり、これを白衣高血圧と呼ぶことがあります。
反対に、診察室では正常でも家庭で高くなる仮面高血圧がみられることもあるため、必要に応じて家庭血圧も確認しながら評価します。
家庭血圧と診察室血圧は一般的には家庭血圧のほうが5mmHg程度低く出ることが一般的です。血圧の治療は家庭血圧を見ながら治療することが推奨されているため、必ず自宅で血圧を測定しましょう。日本では高血圧の方が非常に多く、放置すると脳卒中や心筋梗塞、腎機能低下などのリスクにつながるため、早めの把握と継続的な管理が重要です。
高血圧の初期症状と進行
高血圧は、初期の段階ではほとんど症状がないことが少なくありません。
そのため、症状がないから問題ないのではなく、症状がないまま血管への負担が続いてしまう点に注意が必要です。
- 高血圧の初期症状と進行
- ①初期
初期には、自覚症状がほとんどないまま経過することが多く、健診で初めて高血圧を指摘されて気づく方も少なくありません。自覚症状がないからと言って問題ないわけではなく、ここで一度受診することで進行を抑制することができます。
- ②中期
血圧が高い状態が続くと、頭痛、めまい、肩こり、動悸などの症状がみられることがあります。
ただし、こうした症状は高血圧だけに特有のものではないため、症状の有無だけで判断せず、実際の血圧や合併症の有無を確認することが大切です。高血圧を放っておくと動脈硬化が進み、また、心不全や腎不全、脳卒中のリスクが徐々に増加していきます。
- ③進行期
さらに進行すると、最終的に脳卒中、心筋梗塞、腎不全などの合併症につながっていきます。大きい合併症を起こしてから治療をしても、場合によっては命を落としてしまうこともあります。高血圧は、症状より先に血管や臓器の障害が進むことがあるため、早めの受診と治療継続が重要です。
高血圧の原因

高血圧の原因は、大きく本態性高血圧と二次性高血圧の2つに分けられます。
本態性高血圧は明らかなひとつの原因を特定できないタイプで、日本人の高血圧の多くを占めます。
本態性高血圧には、塩分のとりすぎ、肥満、運動不足、喫煙、飲酒、ストレス、加齢、遺伝など、さまざまな要因が関わるとされています。
一方で二次性高血圧は、背景に別の病気があり、その結果として血圧が上がっている状態です。
二次性高血圧の原因としては、睡眠時無呼吸症候群や橋本病やバセドウ病などを代表とする甲状腺疾患、その他原発性アルドステロン症、褐色細胞腫、クッシング症候群などの内分泌疾患などが知られています。また、慢性的な腎機能障害(慢性腎不全)も高血圧の原因となるため、腎不全の原因を調べていくことも重要です。院長は高血圧専門医、腎臓内科専門医として多角的な面から高血圧診療を行うことが可能です。
二次性高血圧は決して検査をなしに否定することができませんが、全員にスクリーニング検査をお勧めするわけではありません。例えば、20歳のやせている女性が血圧が180mmHgで来院した、健康診断を毎年受診しており高血圧の指摘がなかった方が急に血圧が上がった、明らかに肥満体型でいびきをかいている方などは積極的に二次性高血圧の精査を推奨してきます。
- 腎血管性高血圧
- 腎実質性高血圧
- 原発性アルドステロン症
- 睡眠時無呼吸症候群
- 褐色細胞腫
- クッシング症候群
- サブクリニカルクッシング症候群
- 尿路奇形
- 薬剤誘発性高血圧
- 大動脈縮窄症
- 先端肥大症
- 甲状腺機能低下症
- 甲状腺機能亢進症
- 副甲状腺機能亢進症
- 脳幹部血管圧迫
- レニン産生腫瘍
高血圧の合併症
高血圧を放置すると、血管に強い負担がかかり続け、脳、心臓、腎臓、目などにさまざまな合併症を引き起こすことがあります。
症状が少なくても臓器への負担が進んでいることがあるため、早い段階での管理が重要です。
脳の合併症
高血圧は、脳梗塞、脳出血、くも膜下出血などの脳卒中の重要な危険因子です。
急な手足のしびれ、ろれつが回らない、激しい頭痛などがある場合は、速やかな対応が必要です。特に突然上記の症状が起きた場合は脳卒中を起こしている可能性があり、速やかに救急病院の受診を推奨します。
心臓の合併症
血圧が高い状態が続くと、心臓は強い力で血液を送り出さなければならず、心肥大や心不全、狭心症、心筋梗塞などにつながることがあります。
息切れや胸の圧迫感などがある場合は、心臓への負担も含めた評価が大切です。こちらも突然胸が痛くなる、突然苦しくなる、などの症状が出た場合は、救急病院への受診をおすすめします。急激な発症でなければ一度近隣の医療機関を受診しましょう。
腎臓の合併症
高血圧は腎臓の細い血管にも負担をかけ、腎硬化症から慢性腎臓病へ進行することがあります。
さらに腎機能が低下すると血圧がより上がりやすくなり、高血圧と腎臓病が互いに悪化させ合う悪循環に入ることがあります。
腎臓の検査は一般的には血液検査(血清クレアチニン)、尿検査で行うことが多く、健康診断で異常を指摘され来院する方は多くいらっしゃいます。当院は腎臓専門医として、腎臓を総合的に評価することが可能です。例えば血清クレアチニンは体格や脱水に左右されることが多く、場合によっては血清シスタチンCという別項目で腎機能を評価する必要があったり、尿検査でもいわゆる『尿タンパク1+』などのものだけでなく数値で評価する必要があります。また、腎臓の形を見ることも重要であり、当院では超音波検査を行い腎臓の形態をチェックし、総合的に腎臓病の進行があるかどうかを判断することが可能です。
眼の合併症
高血圧は目の血管にも影響し、高血圧性網膜症や視力低下につながることがあります。見えにくさや視界の異常を感じる場合は、眼科との連携も含めた対応が必要です。眼底検査で異常を指摘された方は必ず眼科で精密検査を受けるようにしてください。
全てに共通して言えることは、『高血圧症は血管病である』ということです。動脈硬化が進むことで心臓や脳、腎臓や眼などの合併症を引き起こします。当院では、動脈硬化の検査として頸動脈エコーやCAVI/ABI検査を行っておりますので、ご希望の方はいつでもご受診ください。
当院の検査・治療内容
ゆう徳丸内科皮膚科では、高血圧専門医として、『血圧が高い』などで受診された方には、概ね下記のようなスケジュールで行うことが一般的です。なお、緊急度の違いによりここにスケジュールを決めていきますので、詳細は受診時にお尋ねください。
- 健康診断などの結果があれば必ずご持参ください。高血圧は血圧の数値だけで治療が決まるわけではありません。全身の合併症などを考え治療方針を決めていきます。
- 家庭血圧測定ができる方は、2週間程度測定してきていただくことが望ましいです。血圧計は必ず上腕式を使用しましょう。手首の血圧計は推奨されておりません。血圧は基本的に朝起きてトイレに行った後2回(食事や仕事、家事などをやる前)、寝る直前の2回測定が推奨されています。
- 受診した際に二次性高血圧(ホルモン異常や睡眠時無呼吸症候群など)がありそうかどうかを判断していきます。ホルモン検査に関しては、可能性があれば後日再診していただき、早朝安静時の血液・尿検査が必要になります。同時に一般的な血液検査や尿検査を行い、合併症の有無や1日の推定塩分摂取量なども確認します。
- 血圧は食事(特に塩分)がかなり影響を与えるため、食事内容の確認や栄養指導も案内いたします。また、同時に運動やストレス、睡眠、喫煙歴、飲酒歴などもチェックし、説明を行います。また、喫煙に関しては禁煙外来もご案内いたします。
- 原因に応じて、治療をご提案します。治療に関しては下記をご参照ください。また、合併症の検査として頸動脈エコーやCAVI/ABI検査も随時行ってまいります。
治療方針

高血圧の治療では、生活習慣の見直しと、必要に応じた薬物療法を組み合わせていきます。現在、高血圧の治療目標は血圧125/75 mmHg以下(家庭血圧)が推奨されておりますが、血圧の値だけでなく、年齢、合併症、腎機能、生活背景などもふまえながら、無理のない継続を目指すことが大切です。
生活習慣の改善
生活習慣の改善としては、減塩、体重管理、運動、節酒、禁煙などが基本になります。
一般的には、食塩摂取量は1日6g未満が目標とされますが、日本人の平均は10-12g/日程度の塩分を摂取していると言われています。当院では、管理栄養士からの一対一での栄養指導を行っておりますので、ご希望の際は一度ご受診の上でご相談ください。また、有酸素運動は1日30分程度を目安に継続することが勧められます。また、当院では高血圧治療の一環として禁煙外来も行い、高血圧の原因となる睡眠時無呼吸症候群の治療にも力を入れております。それらに関しては、禁煙外来・睡眠時無呼吸症候群のページをご参照ください。
アプリ治療
食事や運動、睡眠、ストレスなど多くの生活習慣の影響を受ける高血圧治療は、外来の限られた時間の中で生活習慣に関して口頭で説明するだけでは患者様にすべてを理解していただくことは難しいことが実情です。そこで、私達医師が処方する『医薬品としてのアプリ』を使用することで、多くの知識を得ることができます。このアプリは高血圧ガイドラインに準じて作られているもので、患者様にも非常にわかりやすい内容になっており、治療の一環として有効と考えられます。
このアプリは医薬品になりますので、無料というわけではありません。詳細は動画をご確認いただければと思いますが、おおむね3割負担で6か月間2500円/月程度の自己負担が発生します。アプリ自体は6か月間のものですが、そこで得た知識は一生涯高血圧治療に対して使用できるものであり、降圧薬がそもそも減らすことができれば将来的に患者様のコストダウンにもつながりますし、生活習慣の改善は多くの病気のリスクを減らします。ご興味がある方はぜひ当院をご受診ください。
薬物療法
生活習慣の改善だけでは血圧が改善しない場合や症状、合併症の状況などにより、降圧薬による治療を検討します。高血圧の薬にはARB、ACE阻害薬、Ca拮抗薬、β遮断薬、利尿薬などがあり、それぞれの特徴をふまえて選択します。
糖尿病や腎臓病、心臓病を合併している場合には、各内臓への影響も考慮しながら薬を選ぶことが重要です。降圧薬は、一度始めたら必ず一生やめられないというわけではありません。生活習慣の改善や体重変化などによって、薬の量を見直せることもありますが、自己判断で中止すると危険な場合があるため、必ず医師と相談しながら進めます。
どの時点で投薬を始めるかは合併症の有無や生活習慣などを鑑みた上で、患者様と相談し決めていきます。塩分制限や運動習慣の改善、禁煙や飲酒量を減らすことは基本にはなりますが、例えば膝が悪くて運動ができない方に運動習慣を求めても意味がありません。また、営業職などで外食が多い方に塩分制限を求めても改善が難しいことも多いと思います。画一的に薬を選ぶ、指導をするだけが治療ではなく、患者様毎に治療方針を考えていきます。
【主要高血圧の分類】
当院で高血圧を診る理由
当院では、高血圧を単に血圧の数値だけの問題としてではなく、腎臓・心臓・血管まで含めて総合的にみることを大切にしています。
健診で高血圧を指摘された方の中には、背景に腎臓病や生活習慣病、睡眠時無呼吸症候群などが関わっていることもあり、原因まで意識した診療が大切です。
当院院長は、板橋区内の診療所で唯一の高血圧専門医です。また、長年国立国際医療研究センター病院などで腎臓病・糖尿病を診療してきた経験をもとに、各患者様に最適な治療を提案してまいります。





